いびき・無呼吸の治療にCPAP(持続陽圧呼吸)療法
- ■CPAPとは
- ■CPAP療法の特徴
- ■CPAP治療のスケジュール
- ■CPAPオンライン診療
- ■CPAPの種類
- ■CPAP療法についてよくある質問
- Q.CPAPを行うといびきや睡眠時無呼吸症候群は治るの?
- Q. CPAPの治療期間はどれくらい?
- Q. CPAPを使用して睡眠時無呼吸症候群が改善しているかどうか、どのようにして確認できますか?
- Q. CPAPを使用しても眠気があるのですが?
- Q. CPAPが「気になって」眠れません。
- Q. 朝起きるとマスクが外れていることが多いんです。
- Q. 鼻がつまってCPAPを使いづらいです。
- Q.口呼吸だったので逆にCPAPを着けるとつらいです。
- Q. CPAPをするとノドがカラカラになるのですが。
- CPAPとは
CPAP療法は、持続陽圧呼吸療法(Continuous Positive Airway Pressure)とも言われる治療で、鼻に専用のマスクを装着して持続的に空気を送り、呼吸を促す治療方法です。いびきや睡眠時無呼吸症候群は、筋肉の衰えや気管の肥大など様々な要因で気道が塞がっていることが原因です。そこで、圧力をかけて空気を送りこみ、気道を広げ空気を体に取り込みやすい状態をつくることで、いびきや無呼吸を減らし、睡眠の質の向上にもつながります。
- CPAP療法の特徴
CPAP療法は、専用の機械を使ってご自宅で継続的に行うことのできる治療です。検査を行って、治療適用となる場合には保険診療で治療が受けられます。治療適用となった場合には、治療についての説明を行い、治療に同意いただけた方に機器を貸し出しいたします。
就寝前に機械と専用のマスクを装着して、CPAP機器のスイッチをONにして、就寝します。就寝中に自動で空気を送って気道を確保するため、最初は空気の通る感覚や装着感に慣れておらず、難しいかもしれませんが慣れてくると気にならずスッキリと就寝できるので、まずは2週間継続してみましょう。
- CPAP治療のスケジュール
1)初回
初回は症状をお伺いし、治療適用となるか判断するための検査の実施について説明いたします。検査について納得いただけた場合、自宅で簡易検査を行います。
その結果精密検査が必要と判断されたら、更に脳波で睡眠の質(眠りの深さや分断の状態)の実際を評価する終夜睡眠ポリグラフィー(PSG)検査を行います。
今までは、簡易検査で睡眠時無呼吸症候群が疑われた場合、一泊入院した上で終夜睡眠ポリグラフィー(PSG)検査を行う必要がありました。他の睡眠障害や心疾患などの合併症がある場合は、そちらを勧めさせて頂きます。ですが、慣れない環境で「第一夜効果(first night effect)」とも呼ばれますが、検査によるストレスや環境変化が睡眠状態に及ぼす懸念もあります。
そのため、診察や当院での簡易検査の結果、睡眠時無呼吸症候群を念頭に診断すればよいと考えられる場合は、当院では専門業者を介して希望者に自宅での終夜睡眠ポリグラフィー(PSG)検査も対応できるようにしております。いつもの自宅の寝床で、普段飲酒の習慣がある場合は、その方が病態を反映する可能性もあり軽く飲酒した上で検査することも可能です。(検査器械はご自身で装着するため、もちろんある程度の覚醒状態を保つために深酒はしないようお勧めさせて頂いています)。2)治療開始
ご来院いただき、検査結果について説明いたします。
CPAP療法が適応となる場合には、CPAP療法に関する説明を行い治療内容に同意いただいた方に医療器械の業者を介して機械の貸し出しを行います。(実際のCPAPの導入(医療器械の貸し出しと説明)は当院で行う以外に、遠方でなければご自宅でも導入可能です。3)治療継続
1回目:対面診療(治療開始してから初めての診察)
治療を開始してから初めての診察は対面診療で行います。ご予約を取って直接ご来院ください。
(転院希望の場合も同様です。転院の受け入れは基本的に平日のみです。)
通常CPAP治療は1カ月に1回を目安に来院する必要があります。
現在他の病院・クリニックで治療中の方のご相談も承ります。特定の条件がありますので、対象となる方の条件を確認のうえ、ご相談ください。
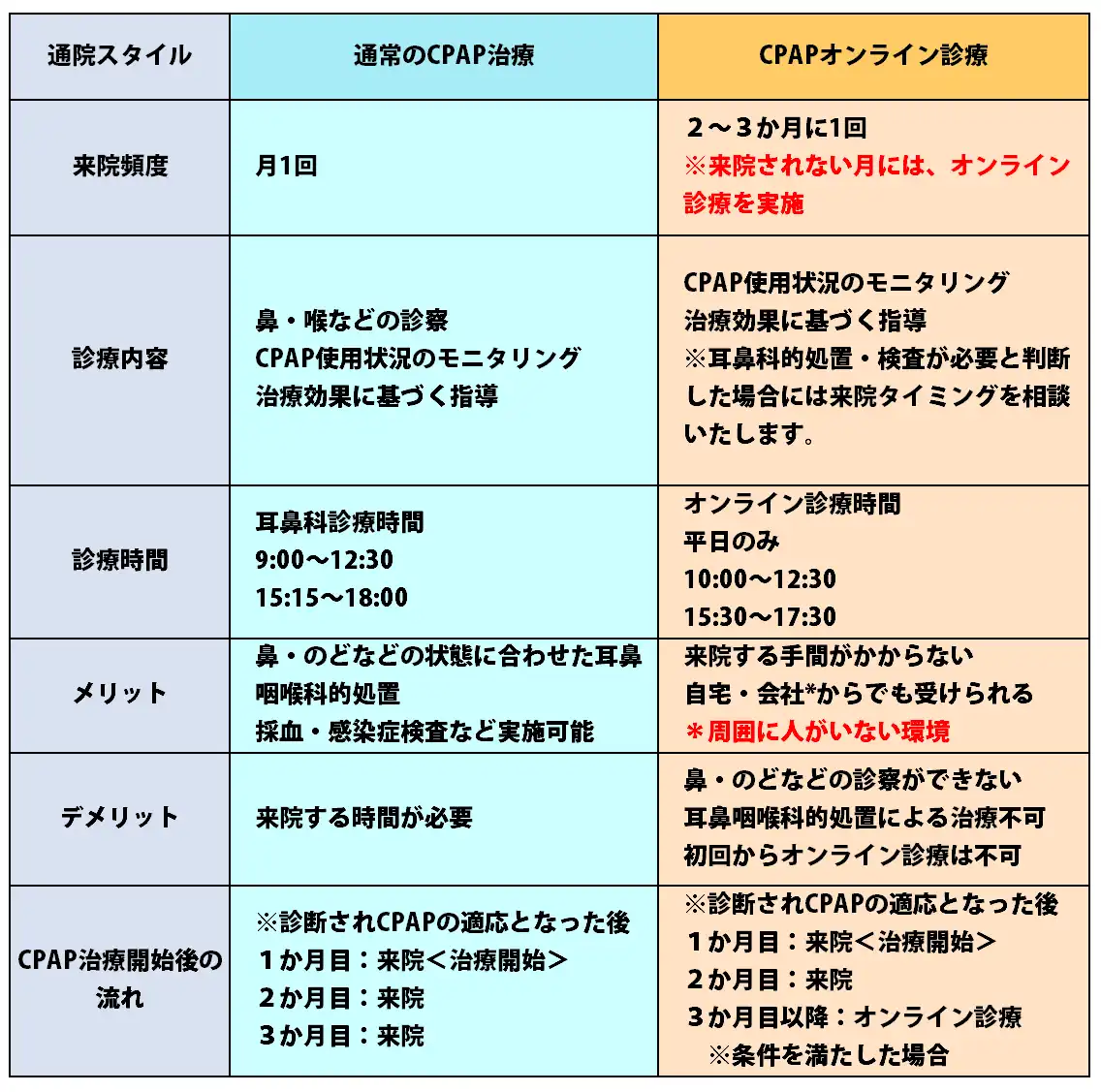
- CPAPオンライン診療
CPAPの使用が安定しており、医師の許可が出た場合は対面診療とオンライン診療を組み合わせて、2~3カ月に1度の来院で治療を継続することも可能です。
CPAPの予約枠は、月の20日頃までの平日限定の設定になります。(月の下旬であれば、オンラインではなく直接の受診が必要になります。)
(オンライン診療を行う月も耳鼻科的処置や検査など直接診察が必要と判断される場合にはご来院いただき診察を行います。)
詳細は下記をご覧ください。
【タップで画像が大きく表示されます】
オンラインCPAP診療をご希望の方でも、1ヶ月目と2ヶ月目に直接来院を必要とさせて頂いているのは、長く継続していく上での信頼関係を築き、初回診療だけでは確認できない事項を確認するためトラブル防止のために必要と考えているためです。ご理解のほど、どうぞよろしくお願い致します。
(転院の受け入れは基本的に平日のみです。土曜日(院長診療日以外)、日曜日にCPAP転院は受け入れておりません。)
CPAPのオンライン診療については、CPAPが適切に使用できているなどいくつかの条件がありますので、「CPAPオンライン診療の対象となる方」をご確認ください。
他院でCPAP治療を実施していたけれども、転職や引っ越しで通院することが難しくなった、仕事を抜け出していくことが難しくなったといった方のオンライン診療も実施しております。CPAPオンライン診療をご希望の場合には、現在使用している機器などもご確認のうえ、まずは一度ご来院ください。当院では日曜診療も実施しておりますので、オンラインと休日のご来院を組み合わせていただくことも可能です。
当院でCPAPオンライン診療を実施する場合には、事前に医師からの許可とWakumyからの予約が必要です。
詳細については下記をご覧ください。


CPAPオンライン診療の対象となる方
(1)4時間以上使用している日がひと月の7割以上(21~22日以上ある)
(2)3か月以上(1)が継続していることを確認できる
※他の医院で治療中の場合、当院で取り扱いの無い機種で治療している場合でも、(1)(2)の条件を満たしている場合には使用頻度に関して当院におけるオンライン診療の適応となりますが、当院でCPAP通院するのであれば下記取り扱い機種に変更することになります。現在、他のクリニックでCPAP治療を継続しており転院をご検討の方は、以下の条件を満たしている必要があります。
=当院と契約がある会社の機種をご使用の場合=
・現在通院中の主治医に転院の承諾を得ていること
=当院と契約がない会社の機種をご使用の場合=
・現在通院中の主治医に転院の承諾を得ていること
・現在の機種のCPAPを中止して、当院と契約がある会社のCPAP機種への変更が受け入れられること。
※当院で契約のある会社のCPAP機種については、CPAPの種類をご覧ください。※上記の条件を満たさない場合には、当院でのCPAPオンライン診療はできません。
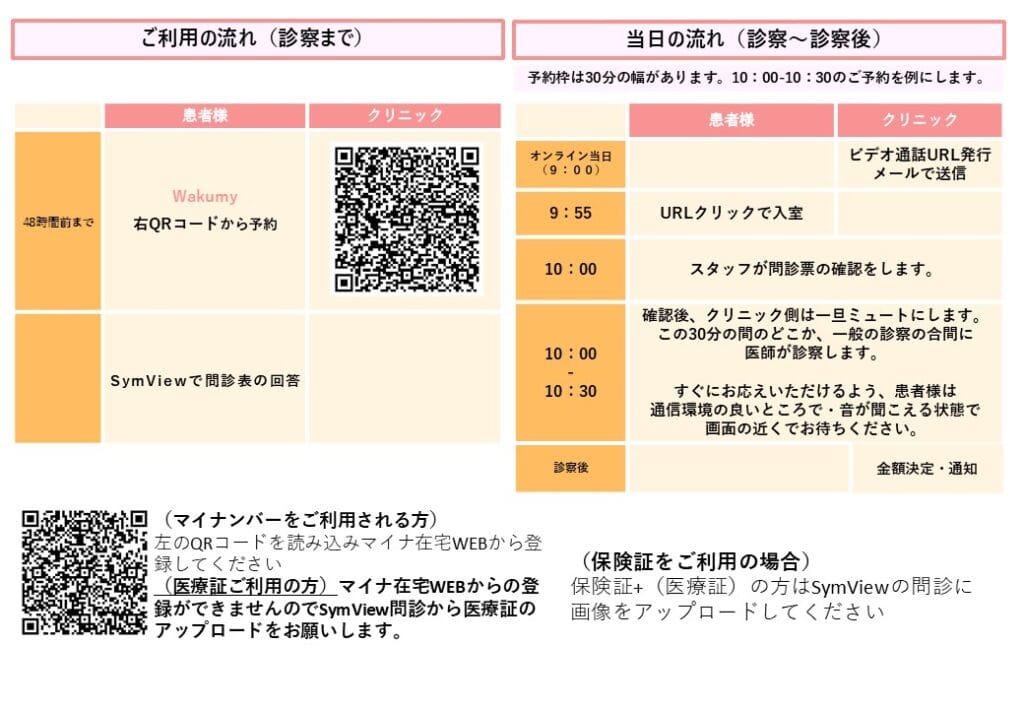
CPAPオンライン診療を受けるには
※初回からのオンライン診療は実施していないため、一度ご来院いただき診察を受けられる際に予約~オンライン診療の方法についてご説明いたします。
CPAPオンライン診療の実施について
※オンライン診療で受診する場合、受診の3日前までにWEBでご予約の上受診してください。
※オンライン診療と対面診療を行う場合の標準的な治療費の目安は下記となります。
<自己負担3割の場合>
【対面診療のみ】 月あたり4300円~
※処置・検査の実施内容に応じて変わります
【オンライン診療】 月あたり4500円~
※うちシステム利用料を含みます(450円)
処置や検査、処方が必要な場合や別のご相談がある場合には、費用が変わります。
通院が大変と感じている方へ
CPAPオンライン診療には平日限定などいくつかの条件がありますが、オンライン診療により来院するための時間を作る必要が無くなる、診察を受ける場所を問わない、クリニックが遠方でもCPAP相談ができるなどのメリットがあります。CPAP治療を実施しているけれども、転職や引っ越しで通院することが難しくなった、仕事を抜け出していくことが難しくなったといった方のオンライン診療も実施しております。CPAPオンライン診療をご希望の場合には、現在使用している機器などもご確認のうえ、まずは一度ご来院ください。
- CPAPの種類
(当院と契約している会社
:ノーザリーメディカル、小池メディカル 2024年10月現在)
(当院で取扱いがある機種)現在、他のクリニックでCPAP治療を継続しており転院をご検討の方は、以下の条件を満たしている必要があります。
=当院と契約がある会社の機種をご使用の場合=
・現在通院中の主治医に転院の承諾を得ていること
=当院と契約がない会社の機種をご使用の場合=
・現在通院中の主治医に転院の承諾を得ていること
・現在の機種のCPAPを中止して、
当院と契約がある会社のCPAP機種への変更が受け入れられること。転院をご希望の場合はCPAPがない状態を避けるために、毎月上旬か中旬の平日にご予約頂き、紹介状持参の上ご来院されることをお勧め致します。
転院検討のご相談だけということであれば、紹介状がなくとも、AHI(無呼吸指数)が記載された検査結果があれば対応は可能です。
(CPAPに関する初回のご相談は、非常勤医師の診察時や日曜日は対応しておりませんのでご注意ください。)上記を満たせれば、他の会社様のCPAPをお使いの状態でも、重複請求は行わずその月の下旬に当院との取引がある会社のCPAPを手配することで、通常は途切れることなくCPAP療法を継続することが可能です。
- Q.CPAPを行うといびきや睡眠時無呼吸症候群は治るの?
A.
CPAP療法は対症療法であり、例えば近視に対して眼鏡をかけている状態と同じであり、
CPAPを使い続ければいつか睡眠時無呼吸症候群が治る、というものではありません。
ですが、放置すると危険性が高まる合併症(高血圧、心血管疾患など)の予防と改善、生命予後の改善を図ることが出来ます。
また、朝起きてスッキリしない、日中に突然眠気がして起きていられない、椅子に座っていると眠くなるなど、朝起きたときの倦怠感や疲労感、日中の眠気といった症状がある場合にはいびきや睡眠時無呼吸症候群が原因となっていることもあります。その場合は、CPAPを正しく使うことで、いびきや睡眠時無呼吸症候群の解消につながります。
- Q.CPAPの治療期間はどれくらい?
A.
CPAPに特別な治療期間は無く、あえて言うとすればいびきや睡眠時無呼吸症候群の原因が解消されるまでが目安となります。CPAPをお使いの患者様で、CPAPを離脱する(中止する)ためには、減量や手術で体の状態に変化が起こる必要があります。軽症化すればマウスピースなどの他の治療法を選択できる場合があります。
ただ、簡単なことではなく、通常年齢と共に悪化するため、現実的にはCPAPを長期に使用しながら睡眠時無呼吸症候群とお付き合いするというイメージも必要になります。
いびきや睡眠時無呼吸症候群の原因はそもそも、気道が塞がっていることであり、根本から改善するためには気道が塞がる原因への対処が必要です。例えば肥満が原因の場合は、運動や食事などの生活習慣の改善、鼻づまりやのどの炎症が原因の場合は、耳鼻科的な処置や治療を行って治療することが大切です。
様々な原因が重なって起こるため、個人個人に合わせて一つずつできることから始めていきましょう。
- Q.CPAPを使用して睡眠時無呼吸症候群が改善しているかどうか、どのようにして確認できますか?
A.
CPAP装置には簡易モニター検査のような無呼吸の監視システムが搭載されており、毎月の受診で、元々あった睡眠時無呼吸症候群の重症度指数(AHI、RDIなど)が確認できます。 治療前の症状として日中の眠気、睡眠に伴う各種お悩みがあった場合は、日中の眠気が減った、睡眠時間が短くなった、運転が怖くなくなった、朝の目覚めが良くなった、日中の疲労感がなくなった、夜中のトイレの回数が減った等、自覚症状も改善を実感できることが多いです。
一方、治療前から睡眠時無呼吸症候群の自覚症状に乏しかった場合は、実感としては効果を感じづらい場合もあります。ですがそういった状況でも、正しくCPAPを使用することができれば、生命予後の改善、放置すると危険性が高まる合併症(高血圧、心血管疾患など)を予防するという大切な治療効果は発揮されます。
- Q.CPAPを使用しても眠気があるのですが?
A.
睡眠には時間と質とリズムが重要になります。睡眠の質はCPAPを使用することで、使用していない時に比べて改善しても、睡眠時間自体も大変重要です。最も原因として多いのは睡眠不足です。睡眠時間は足りていますでしょうか?普段起床する時刻と休日に起床する時刻が2時間以上ずれている場合は、普段から睡眠不足である可能性が高いです。他にも原因は様々ありますので、睡眠時間を確保しても症状が持続するようでしたら医師にご相談ください。
- Q.CPAPが「気になって」眠れません。
A.
CPAPを始めたばかりの時は慣れないこともあり、寝つきにくくなることがありますね。眠りにつくまでの時間が長くなると単に睡眠不足になるだけではなく、睡眠の質が落ちてしまうので気になる場合は眠気が出てからCPAPを付けるのもポイントです。またCPAPを使用してから30分しても眠れない場合には、一度ご相談ください。CPAPの圧を低くしたり、睡眠衛生の改善を図った上で睡眠導入剤を使用するなど、対応が可能な場合も有ります。
- Q.朝起きるとマスクが外れていることが多いんです。
A.
マスクを装着することによる違和感や不快感が気になって寝ている間に外してしまうことがあります。またマスクがうまく装着できていなかったり、マスクが合わないこともあります。当院では5種類のCPAPを使って治療ができますので、機器の選択やそれぞれのマスクの装着方法などお気軽にご相談ください。
- Q.鼻がつまってCPAPを使いづらいです。
A.
鼻が詰まっていると、空気がうまく通らないことがあります。まずは鼻づまりの原因を解消することが大切ですので、必要に応じて処方された点鼻薬や飲み薬を使用して鼻づまりが落ち着いてから装着するようにしましょう。アレルギー性鼻炎や風邪など鼻づまりの原因を治療することも大切です。
またお酒を飲んだ場合は、血管が拡張して鼻が詰まりやすくなるので鼻づまりが気になる場合は、飲酒はできるだけ控えるようにしましょう。
- Q.口呼吸だったので逆にCPAPを着けるとつらいです。
A.
口呼吸の方は治療を始めたころは、慣れないため特に気になるかもしれません。口呼吸を防止するテープを使用したり、必要な場合マウスピースを併用したりしましょう。鼻づまりが原因で口呼吸になっていることもあるので、その場合は鼻づまりの原因の対処が必要です。
<監修者情報>

木村 暁弘 院⻑
平成16 年東京慈恵会医科大学卒業。その後研修医として耳鼻科の専門性を高めるため、耳鼻咽喉科学教室に入局。同大学病院と関連病院にて耳鼻咽喉科診療、睡眠外来に従事し当院開院。日本耳鼻咽喉科学会耳鼻咽喉科専門医。いびき・睡眠時無呼吸症候群などの睡眠医療を専門とし、耳鼻科・小児科の連携による子どもから大人まで三世代が受診しやすいクリニックづくりをモットーとしている。
日本耳鼻咽喉科学会認定耳鼻咽喉科専門医、日本睡眠学会認定専門医、補聴器適合判定医